Non-invasive ventilatory support and high-flow nasal oxygen as first-line treatment of acute hypoxemic respiratory failure and ARDS | Resumo do artigo
Estratégias de suporte não invasivas, como cateter nasal de alto fluxo (CNAF) e ventilacao não invasiva (VNI) – por capacete ou máscara – se mostram capazes de prevenir a intubação endotraqueal em pacientes com hipoxemia leve em comparação com a oxigenoterapia padrão. Entretanto, o papel dessas estratégias permanece obscuro na hipoxemia moderada a grave. O resultado clínico melhora quando o suporte não invasivo permite evitar a intubação, em contrapartida, se a intubação for necessária após o fracasso do suporte não invasivo, a mortalidade é aumentada, possivelmente devido à exposição prolongada dos pulmões lesados aos danos adicionais causados pelo aumento do esforço respiratório.
⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀
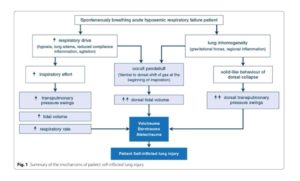
O aumento do drive respiratório é causado por vários mecanismos: prejuízo nas trocas gasosas e na mecânica respiratória, acidose metabólica, inflamação, febre e agitação, resultando em intenso esforço inspiratório, altos volumes correntes e taquipneia, com ou sem suporte mecânico adicional. Os pulmões lesados estão expostos a um maior risco de volutrauma e barotrauma, o que piora ainda mais o dano pulmonar de uma forma semelhante à VILI observada durante a ventilação controlada
⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀
A P-SILI irá ocorrer devido o esforço inspiratório vigoroso, que causa insuflação de grandes volumes correntes em um compartimento aerado cujo tamanho é reduzido pelo edema e atelectasia. Além disso pode deslocar o gás pulmonar das zonas pulmonares não dependentes para regiões dependentes, fenômeno chamado pendelluft que piora a inflamação. Finalmente, esse esforço irá aumentar a pressão capilar transmural pulmonar, agravando o edema intersticial e alveolar (figura 1). Para limitar o risco de P-SILI durante o suporte não invasivo, as pesquisas tem se concentrado em estratégias que podem tornar a respiração espontânea menos prejudicial, entre elas está a terapia medicamentosa e o uso de PEEPs moderadas a alta (10-15cmH2O).
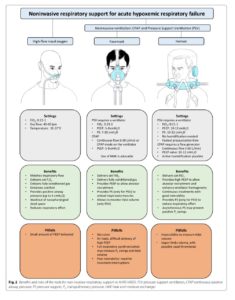
A escolha da interface é importante, máscaras faciais ou capacetes são as interfaces utilizadas para VNI e embora ambas tenham seus benefícios e riscos (figura 2), o capacete tem a vantagem de maior tolerância e menor presença de vazamentos, facilitando a aplicação da terapia por períodos prolongados e com PEEPs maiores.
Os pacientes com IrpA hipoxemica devem ser submetidos a um trial/teste de suporte não invasivo e monitorizados de perto para identificar sinais precoces de falha e evitar retardo da intubação. Alguns critérios e índices devem guiar a decisão da intubação (tabela 2).
Tratamentos personalizados com base na experiência dos profissionais, interface adequada, controle do drive respiratório e monitorização contínua para detectar prontamente a falha do tratamento representam a abordagem mais adequada para um gerenciamento clínico seguro.

Para saber mais acesse o link e leia o artigo na íntegra: https://link.springer.com/article/10.1007/s00134-021-06459-2
Resumo do artigo “Delirium in critical illness: clinical manifestations, outcomes, and management”, publicado na Intensive Care Medicine em agosto de 2021.




Deixe um comentário